はじめに
触覚検査の方法について解説します。
理学療法士にとってはおなじみの検査で,行う機会も多い検査です。
でも,教科書ではその検査方法についてあっさりとしか書かれていないことが多く,それぞれの操作の意味が曖昧になっていることも多いように思います。
そこで,この記事ではできるだけ詳しく解説してみたいと思います。
検査方法の概要
触れられたときに感じる強さが対照部位と比較してどの程度かを調べる検査です。
対照部位が正常であるかどうかは触覚検査では分かりませんので,どうしても不確かさが残る検査です。
検査器具
脱脂綿,ティッシュペーパーを使います。
先端を細く整えて使います。
以前は毛筆を使っていましたが,感染予防のため,今はあまり使われなくなっています。
検者の指先で触れるのは基本的には NG です。
触覚の障害があっても温度覚によって分かってしまうからです。
ただし,皮膚の温度差がないのであれば,スクリーニングとして指先を使うことあり得ます。
指先を使った場合の結果の解釈には注意が必要です。
指先と脱脂綿等を比べれば,指先の方が触られたことは分かりやすいはずです。
指先で触れられているのが分かった場合,本当は分かっていない可能性があります。
一方で,触れられたことが分かりやすい指先で触れても全然分からない場合は,触覚の障害がある可能性が高くなります。
刺激方法
軽く触れ,圧迫しないようにします。
被検者に気づかれないように「そっと触る」くらいの気持ちでちょうどいいと思います。
ただし,本当に気づかれないように触れることもできますので,加減は難しいです。
1 回だけ触れることを 1 回の検査刺激とするのが基本です。
しかし,高齢者などで全体的に感覚が鈍くて 1 回の刺激では触れられたことが分かりづらい場合は,刺激を短い間隔で 2 ~ 3 回反復したり,短い距離をなでるようにすることで 1 回の刺激と見なします。
なでる場合は異なる神経支配分布をまたがないようにします。
四肢は長軸と平行,胸部は肋骨に平行にすれば,神経分布をまたがないですむことが多くなります。
触れられたときに感じる強さを比べる検査ですから,触れる強さをできるだけ均一にする必要があります。
なでる場合は同じ距離です。
この均一さを本気で追及するとけっこう大変です。
これは筆で常に同じ大きさの点や同じ長さの線を書くことと同じです。
それもまっすぐな紙の上ではなく,立体的で不規則な面の上に書くことになります。
触れるときには目を閉じてもらいます。
閉眼を持続できない場合にはアイマスク等を使います。
アイマスクを使うとコミュニケーションがとりにくくなりますので,目を閉じてもらえるのがベストです。
検査刺激を与える際,検査部位以外には触れていないようにします。
検査刺激に集中できなくなるからであり,意図しない接触に対して返答することもあるからです。
検査手順
1)感覚障害の種類,程度,分布などを予測する
脳卒中での梗塞部位といった神経の損傷部位から予測します。
予測がないと,検査する部位や,対照部位を決めることができません。
2)触れられたと感じたらすぐにハイと答えてもらう
「触れたのが分かったらすぐにハイと答えてください」などと説明し,「刺激して答えてもらう」ことを何度か繰り返します。
触るのは同じところです。
簡単なことですが,解釈にはちょっとややこしいところがあります。
5 回やって 5 回とも答えることができなければ,触覚は消失している可能性が高くなります。
ここで大事なことは,まだ消失とは判断できないということです。
重度鈍麻の可能性が残っています。
重度鈍麻の場合も弱い触覚刺激には反応できず,5 回やって 5 回とも答えられないという同じ結果になります。
このようなときは,触れる強さを少しだけ強くしてみます。
それでも答えることができなければ消失していることが分かります。
答えることができれば,消失はしていないことが分かります。
ただし,触覚を強くしていくと圧覚による代償が起こりますので,なかなか難しいところです。
5 回ともすぐに答えることができれば,刺激した点の触覚は正常である可能性が高くなります。
この場合も正常であると確定するわけではありません。
鈍麻の可能性が残っています。
「鈍いけれども触れられたのは分かる」という状態です。
でも重度の鈍麻である可能性はかなり低くなります。
すぐに答えることができない場合や答えたり答えなかったりする場合は,触覚鈍麻である可能性が高くなります。
ここでも確定はしません。
触覚が正常であるけれど,検査に集中することができなくてすぐに答えられないのかもしれないからです。
結局のところ,この操作でわかることは触覚が消失しているか否かです。
鈍麻であることが分かっていれば,この操作は省略できます。
また,5 回繰り返す前に鈍麻していることが分かることがあります。
その時は,鈍麻していることが分かった時点で次の対照部位との比較に移ります。
消失しているか否かをみるためには 5 回くらいは繰り返します。
3 回目までは触られていることが分からないけど,4 回目には分かるかもしれないからです。
ただし,5 回という数字に明確な根拠はなく,経験的なものです。
消失が確定すれば,その刺激した点の検査は終わりで,次の対照部位との比較は行いません。
3)対照部位との比較
正常な部位と比べることで,正常と鈍麻を鑑別したり,鈍麻の程度を知ったりすることができます。
比べることを説明し,先に対照部位に触れ,次に検査部位に同じ強さで触れて,「感じ方は同じですか」というように尋ねます。
「どちらが弱いですか」というような尋ねかたでは,弱いところがあると暗示をかけてしまう場合があります。
「同じ」と答えれば,その点の触覚は正常(次の採点法での10 点)となります。
「同じではない」と答えれば,「どのように違いますか」というように尋ねます。
鈍麻があれば,「鈍い」などの返事があるのですが,錯感覚などで,「ティッシュが触れた感じじゃない」というような返事もありえます。
4)採点法
触れられた感じが鈍くなっているのであれば,その程度を調べます。
それが採点法です。
対照部位を触れ,次に検査部位を触れながら,「ここ(対照部位)を触ったときの強さを10 点 とすると,こちら(検査している点)は何点ぐらいですか」というように尋ねます。
1 回の比較では分かりづらいようであれば繰り返します。
5)局在(障害領域の範囲)を調べる
ここまでで説明した操作は,ある一点のみで行います。
検査した一点の触覚が分かります。
触覚などの表在感覚の異常は点ではなく面で起こりますので,障害のある範囲を調べていく必要があります。
ここまでの 2)〜 4)の操作を複数ヶ所で行います。
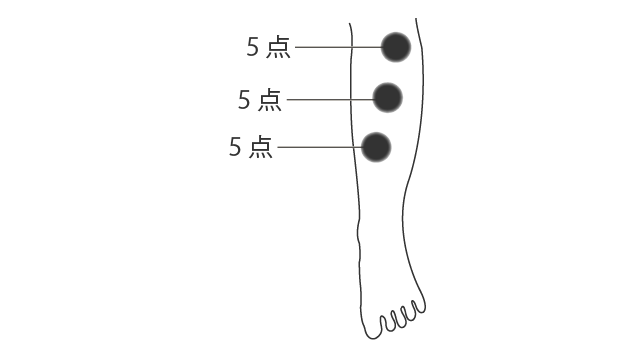
例えば,ある点の触覚が採点法で 5 点,その点よりも遠位の点でも 5 点,近位の点でも 5 点となり,触覚鈍麻があるところが 3 ヶ所見つかったとします(図 1)。

各点の周りも鈍麻していると考えます(図 2)。
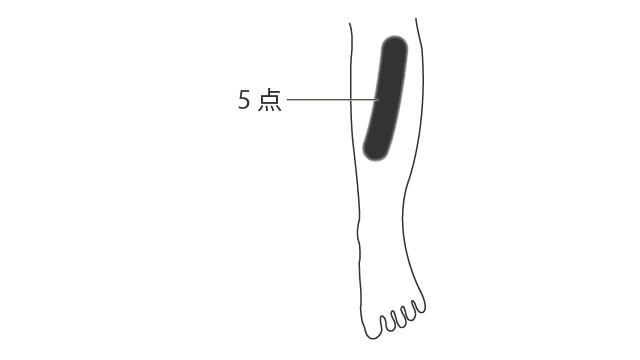
解剖学的には,感覚鈍麻の領域が斑点模様のように広がるとは考えにくため,3 点はつながっていると考えます(図 3)。
つまり,感覚鈍麻の領域が帯状に広がっていると判断します。
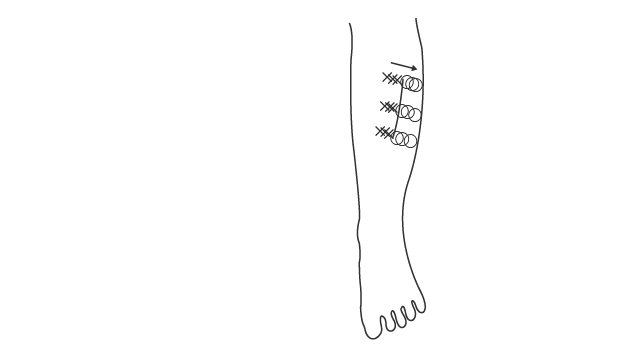
障害領域と正常領域の境界を調べる場合は,感じ方が弱い側から強い側にむかって小刻みに触れていき,感じ方の変化を尋ねます。
「感じ方が変わったらハイと言ってください」などとお願いします。
この操作で感じ方が変わる点が見つかります。
その点が連なっているのを見つけることができれば,境界線を引くことができます(図 4)。
境目がはっきりしない場合もありますので,具体的にどんな感じなのかを尋ねるといいでしょう。
各点の検査結果を組み合わせることで,障害のある面を推定することができます。
さらに推定した面を神経分布の図と比べることで病巣を推定できます。
6)被検者への検査方法の説明
検査を受ける人がちゃんと理解していないと成り立たない検査です。
説明では,正常部位での説明と練習,開眼での説明と練習,閉眼での練習などをうまく組み合わせる必要があります。
検査方法を理解していない,あるいは詐病やヒステリーがあるのではと疑った場合,触れずに尋ねることで確認できることがあります。
全く触れずに「今のはどうでしたか?」と尋ねます。
触覚検査の流れの直観的な理解
細かい説明が続きましたので,最後に,直観的な説明を試みます。
自分の右手の小指だけ触覚が鈍いように感じたらどうするかを想像してみましょう。
まず恐る恐る小指の先を触ってみます。
何も感じません。
何度も触ってみたり,少し強く触ったり,少しさすってみたりします。
それだとちょっと分かる。
じゃあ中指と比べてみよう,反対の小指と比べてみよう。
鈍くなってる。
小指の先も根元も触ってみる。
ここも鈍い。
小指全体が鈍い,薬指はどうだろう,尺骨神経麻痺かな,,,となりませんか?
科学的な思考が身についていれば,自然と正しい検査になりそうです。
おわりに
この記事で説明した方法だと,かなり時間がかかります。
それほど正確な検査結果を必要としないのであれば,もっと簡単にできます。
ただ,簡単にした方法だけしか習っていないということもあるようです。
実際に行うかどうかは別にしても,正確な方法は知っておくべきかと思います。
あわせて読みたい
スポンサーリンク参考文献
1)田崎義昭, 斎藤佳雄: ベッドサイドの神経の診かた(改訂18版). 南山堂, 2020, pp95.
2)平山惠造: 神経症候学(改訂第2版)II. 文光堂, 2010, pp394-400.
2017 年 12 月 24 日
2021 年 1 月 19 日

コメント